
今回は高尿酸血症・痛風の治療薬であるユリノーム錠25mg/同50mg(一般名:ベンズブロマロン)についてご紹介します。
高尿酸血症・痛風治療薬の中でもユリノームは「尿酸排泄促進薬」に分類されています。
本記事では尿酸の生合成・排泄メカニズム、高尿酸血症・痛風の病態や治療法、そしてユリノームの作用機序等についてご紹介します。
尿酸の生合成と排泄メカニズム
尿酸は一言で言うと「老廃物」です。
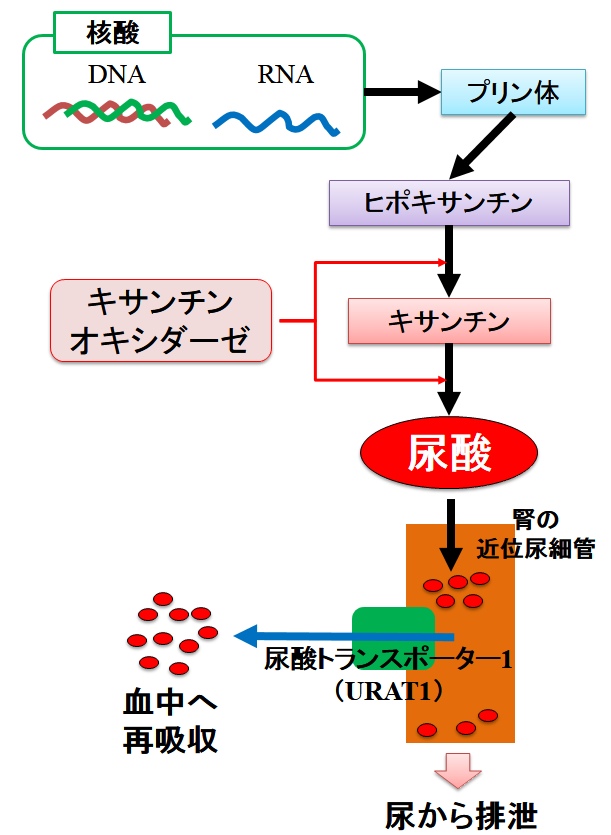
ヒトの細胞内にはDNAやRNAと呼ばれる核酸が存在しています。
核酸は細胞分裂やタンパク質合成に欠かすことのできない必須物質ですが、新陳代謝によって日々老廃物として分解・代謝が繰り返されています。
ヒト細胞の核酸は肝臓にて「プリン体」に変換され、その後、ヒポキサンチン⇒キサンチン⇒尿酸、といった過程で変換されます。
- ヒポキサンチンからキサンチン
- キサンチンから尿酸
の変換には「キサンチンオキシダーゼ」と呼ばれる酵素が関与しています。
そして生成された尿酸のほとんどは尿中から排泄されますが、一部は近位尿細管に存在する「尿酸トランスポーター1(URAT1)」と呼ばれるトランスポーターによって血中(体内)に再吸収されます。
その他にも摂取した食物中の核酸やプリン体に由来する尿酸もあります。
正常時には尿酸の合成量と排泄量が一定に保たれていますが、様々な理由で
- 尿酸産生量が過剰
- 尿酸排泄量が低下
となった状態が高尿酸血症です。
高尿酸血症・痛風とは
性別・年齢を問わず、血清尿酸値が「7.0mg/dL」を超えるものを“高尿酸血症”と定義しています。1)
高尿酸血症は以下の3つに大別されており1)、その後の治療薬選択に重要です。
- 尿酸産生過剰型:12%
- 尿酸排泄低下型:60%
- 混合型:25%
最も多いのが全体の約6割を占める「尿酸排泄低下型」ですね。
また、高尿酸血症の持続によって、尿酸が組織(特に関節)に沈着して生じる疾患を“痛風”と呼んでいます。
痛風は特に足の親指の付け根に好発し、激しい痛み(痛風発作)を主症状とします。
また痛風発作の前兆症状として、
- 患部の違和感
- ムズムズ感
が発現します。
発症頻度として、性別ではほとんどが男性に好発します。
また、30歳以上の男性の約30%は高尿酸血症、約1%は痛風に罹患していると推察1)されており、食物の欧米化によって年々増加傾向です。
高尿酸血症だけでしたら特に症状が無いため、放置しがちですが、高尿酸血症が長期間に及ぶと痛風のリスクが高まりますので、早めの対策・治療が重要です。
高尿酸血症・痛風の治療
高尿酸血症の治療は生活習慣病の改善が第一です。
高尿酸血症による症状を繰り返す場合や、無症状でも尿酸値が8.0mg/dLを超えている場合には薬物治療が行われることがあります。
薬物治療で使用できる尿酸降下薬としては以下の2種類があります。
- 尿酸排泄促進薬:ユリノーム(ベンズブロマロン)、パラミジン(ブコローム)、ベネシッド(プロベネシド)
- 尿酸生成抑制薬:フェブリク(フェブキソスタット)、ザイロリック(アロプリノール)
尿酸排泄低下型には尿酸排泄促進薬、尿酸産生過剰型には尿酸生成抑制薬を基本原則とします。
今回ご紹介するユリノームは「尿酸排泄促進薬」に分類されていますね。
痛風発作については、前兆期にコルヒチンを投与します。もし前兆症状が現れた段階で治療ができなかった場合には痛みが生じ、通常24時間以内に痛みのピークを迎えると言われています。
また痛風発作の症状がはっきりと現れている状態(“極期”と言います)にはNSAIDsやステロイドの投与が行われます。
尿酸排泄促進薬:ユリノームの作用機序と尿のアルカリ化
ユリノームに代表される尿酸排泄促進薬は、近位尿細管の尿酸トランスポーター1(URAT1)を選択的に阻害することで尿酸の再吸収を抑制させます。
その結果、尿酸の排泄が促進され、尿酸値の低下(高尿酸血症の改善)効果が得られると考えられています。

このような作用機序によって尿酸の排泄が促進される一方、尿中には多量の尿酸が存在することになり、尿が酸性化してしまいます。
尿が酸性の場合、尿酸が尿路(尿管や膀胱)に析出しやすくなり、尿路結石により血尿、排尿痛、排尿障害等を伴う恐れがあります。
従って、尿酸排泄促進薬を使用する場合には尿路結石の発現に注意し、尿アルカリ化薬を併用します。1-2)
上記の理由より、結石を有する、もしくは結石の既往歴のある患者さんには尿酸排泄促進薬は使用しません。
ユリノーム錠の副作用・相互作用
重大な副作用として、稀に重篤な肝障害の危険性があるため注意が必要です。
従って、添付文書にも「警告」の項に以下の記載があります。2)
劇症肝炎等の重篤な肝障害が主に投与開始6ヶ月以内に発現し、死亡等の重篤な転帰に至る例も報告されているので、投与開始後少なくとも6ヶ月間は必ず、定期的に肝機能検査を行うこと。また、患者の状態を十分観察し、肝機能検査値の異常、黄疸が認められた場合には投与を中止し、適切な処置を行うこと。
その他、ユリノームは肝代謝酵素CYP2C9によって代謝されるため、CYP2C9で代謝される以下の薬剤との相互作用には注意する必要があります(併用注意に該当)。
- クマリン系抗凝血薬(例:ワルファリン)
- 抗結核薬(例:ピラジナミド)
- サリチル酸製剤(例:アスピリン)
まとめ・あとがき
ユリノームはこんな薬
- 尿酸排泄促進薬に分類されている
- 尿酸トランスポーター1(URAT1)を選択的に阻害し、尿酸の排泄を促進する
- 尿路結石対策として尿アルカリ化薬と併用する
- 重篤な肝障害の危険性があるため、6か月間は定期的に検査を行う
現在までに販売されている尿酸排泄促進薬としては以下がありますが、痛風・高尿酸血症に関する適応症が若干異なっています。
- ユリノーム(一般名:ベンズブロマロン)⇒「痛風」、「高尿酸血症を伴う高血圧症」
- パラミジン(一般名:ブコローム)⇒ 「痛風の高尿酸血症の是正」
- ベネシッド(一般名:プロベネシド)⇒「痛風」
2020年には新規の尿酸排泄促進薬としてユリス(ドチヌラド)も承認されましたので、以下の記事で比較一覧表を掲載して考察しています☆
-

-
ユリス(ドチヌラド)の作用機序:類薬との違い【高尿酸血症・痛風】
続きを見る
以上、今回は高尿酸血症・痛風の病態や治療法、そしてユリノームの作用機序等についてご紹介しました!
尿酸生成抑制薬の作用機序等のついては以下の記事をご参照ください^^
-

-
フェブリク(フェブキソスタット)の作用機序と副作用【高尿酸血症・痛風】
続きを見る
引用文献・資料等
- 高尿酸血症・痛風の治療ガイドライン 第3版
- ユリノーム錠 添付文書
\ 新薬情報オンラインの運営者が執筆! /
本サイトが書籍化(オフライン化)して新発売
薬剤師におススメの記事
失敗しない薬剤師の転職とは?
数多く存在する薬剤師専門の転職エージェントサイト。
どこに登録したらいいのか悩むことも少なくありません。そんな転職をご検討の薬剤師さんに是非見ていただきたい記事を公開しました。
- 新薬情報オンラインの薬剤師2名が実際に利用・取材!
- 各サイトの特徴等を一覧表で分かりやすく掲載!
- 絶対にハズレのない厳選の3サイトを解説!
上手に活用してあなたの希望・条件に沿った【失敗しない転職】を実現していただけると嬉しいです!
-

-
薬剤師の転職サイト3選|評判・求人特徴とエージェントの質を比較
続きを見る
日々の情報収集に最適
-

-
薬剤師の勉強・情報収集に役に立つ無料サイト・ブログ8選


















